Transgeschlechtliche Menschen gehören einer gesellschaftlichen Minderheit an, also einer Gruppe mit einer erhöhten Anfälligkeit für eine mögliche Suchtentwicklung und problematische Substanzkonsummuster. Sie sind von Risikofaktoren und suchtfördernden Umständen betroffen. Die Gründe für ihre gesellschaftliche Benachteiligung liegen in sozio-ökonomischen, kulturellen und psychosozialen Faktoren. Die für die Bewältigung der vielfältigen Belastungen unzureichenden Ressourcen werden in ihrer Gesamtheit Minderheitenstress genannt (vgl. auch „Minoritätenstressmodell“, Brewster et al. 2013).
Besondere Stresserfahrungen von transgeschlechtlichen Menschen sind familiäre Ablehnung, Diskriminierungserfahrungen und mangelnder Zugang zu einer geschlechtsbejahenden Gesundheitsversorgung. Die kumulative Wirkung von Minderheitenstress ist mit einer erhöhten Komorbidität verbunden. Zu diesen Komorbiditäten gehören schwerwiegende psychische Erkrankungen und Suchtmittelabhängigkeit. Transgeschlechtliche Menschen sind neben dem Risiko für eine Suchterkrankung mit weiteren erheblichen gesundheitlichen Risiken wie HIV und sexualisierter Gewalt belastet (vgl. James et al. 2016, S. 10). Das Risiko, sich mit HIV zu infizieren, ist für trans Personen deutlich erhöht (Clark et al. 2017). In den USA beträgt die HIV-Rate bei trans Menschen 1,4 % zu 0,3 % bei der Gesamtbevölkerung. Darüber hinaus ist das Erleben mehrerer Minderheitsstressoren mit einer dramatisch höheren Prävalenz von Suiziden und Suizidversuchen und einer erhöhten Prävalenz von nicht-suizidalem selbstverletzendem Verhalten (NSSV) verbunden.
Trans Menschen profitieren von herkömmlichen Angeboten der Suchthilfe zu wenig und werden ungenügend erreicht. Sie erleben häufig Stigmatisierung und Diskriminierung aufgrund von mangelnder Fachkenntnis (European Union Agency for Fundamental Rights 2014).
Deshalb hat der Träger Therapiehilfeverbund in Hamburg die Beratungsstelle 4Be (gesprochen „for be“ im Sinne von „Für das Sein“, „Weil es dich gibt, sind wir für dich da“) gegründet und bietet seit April 2019 Beratungen für geschlechtsdiverse Menschen an. 4Be praktiziert einen nicht pathologisierenden und in der Behandlung nicht diskriminierenden Ansatz (Austin et al 2015) und unternimmt verstärkte Anstrengungen, der gesundheitlichen Ungleichheit entgegenzuwirken (Austin & Craig 2015).
Damit soll das umfassende Konzept von Gesundheitsförderung der WHO berücksichtigt werden. Eine zentrale Rolle spielt dabei der Setting-Ansatz, der neben der Stärkung der individuellen Ressourcen auch auf die aktive Gestaltung gesundheitsfördernder Lebenswelten abzielt (Kooperationsverbund Gesundheitliche Chancengleichheit 2017).
Suchthilfe
Transgeschlechtliche Menschen haben nur beschränkt Zugang zu Angeboten der Suchthilfe, sie gelten als „schwer erreichbar“. Für die eingeschränkte Erreichbarkeit sind beeinträchtigende Faktoren auf Seiten der Suchthilfe, sozial-strukturelle Hindernisse sowie Unzulänglichkeiten der jeweiligen Settings verantwortlich.
Geschlechtsdiverse Menschen werden im Hilfesystem regelhaft mit starren Vorstellungen von Geschlecht konfrontiert, die sich an binären Biologismen orientieren (Renner et al. 2020). Diese werden von den Genitalien abgeleitet, die gleichsam eine eindeutige geschlechtliche Identifizierung erzeugen sollen, entweder weiblich oder männlich. Menschen werden damit von der Geburt an identifiziert und lebenslang unterscheidbar angesprochen. Diese binäre Klassifizierung als Mann oder Frau erscheint als natürlich und nicht diskutierbar. Deshalb müssen trans Menschen nicht nur erleben, dass sie dem falschen Geschlecht zugeordnet werden und/oder von ihnen mit dem falschen Pronomen gesprochen wird (misgendern), sondern v. a. dass ihre geschlechtliche Wahrnehmung grundsätzlich in Frage gestellt und negiert wird.
Zu den erschwerenden sozial-strukturellen Hindernissen gehört ein geringerer sozioökonomischer Status, der einhergeht mit Schwierigkeiten am Arbeitsplatz wie Mobbing oder Aufstiegshindernisse oder gleich ganz dem Verlust des Arbeitsplatzes. Dazu kommen Fehlzeiten aufgrund von Behandlungsterminen und wiederholte Krankenhausaufenthalte mit zum Teil längeren Erholungsphasen z. B. nach einer Operation. Die Versorgungssituation ist beschränkt auf wenige Anlaufstellen in Ballungsräumen. Für diese wenigen Plätze bestehen in der Regel lange Wartezeiten. In der Fläche gibt es selten therapeutische oder endokrinologische Hilfsangebote. Dabei ist die Situation für die unter 18-Jährigen noch schlechter.
Für die Arbeit mit Transsexuellen sind die S3-Leitlinie zur Diagnostik, Beratung und Behandlung von Geschlechtsinkongruenz, Geschlechtsdysphorie und Trans-Gesundheit (AWMF 2018) und darüber hinaus die Richtlinie des Medizinischen Diensts des Spitzenverbandes Bund der Krankenkassen e.V. (MDS) (Medizinischer Dienst des Spitzenverbandes Bund der Krankenkassen 2020) bindend. Sie schreiben Mindestqualifikationen der Mitarbeiter_innen vor, die in den meisten Beratungssettings nicht erbracht werden können.
Grundsätzlich ist es heikel, transgeschlechtliche Menschen auf ihre Sucht-Gefährdung anzusprechen und zu versuchen, sie für spezifisch auf sie ausgerichtete Maßnahmen zu gewinnen. Es besteht das Risiko der Stigmatisierung und Schuldzuweisung („Blaming the victim“), und es besteht die Gefahr, eine vorhandene Vulnerabilität zusätzlich zu verstärken (Montada et al. 1988). Das Angebot von 4Be ist deshalb in der Ansprache der Menschen und der Umsetzung zeit- und ressourcenintensiver als andere Angebote. Der Fokus darf ja nicht nur auf konkrete, bereits vorhandene riskante Konsummuster ausgerichtet sein, denn die anzugehenden Risiken und vor allem die Komorbiditäten sind vielfältiger und komplexer.
Die Ansprache dieser Zielgruppe durch 4Be hat deshalb drei Ziele:
- Zugang zu den Menschen schaffen, die Menschen erreichen;
- Akzeptanz gewinnen, die Menschen lassen sich auf das Angebot ein;
- Wirkung erzielen, es kommt zu Veränderungen und Verbesserungen beim Suchtmittelkonsum und den Komorbiditäten.
Peerkonzept
Das Angebot im Bereich Genderdiversität von 4Be integriert alle relevanten Inhalte rund um das Thema. Dazu ist eine spezifische Fachkompetenz notwendig, durch die ein Suchtproblem identifiziert werden kann, und die handlungsfähig macht. Dafür bietet sich ein Peer-Angebot an, das auf die ressourcenstärkende Beziehung zu einer Bezugsperson aus der Community setzt.
Für die Suchtarbeit bedeutet dieser Ansatz allerdings Neuland, und die Suchtberatung verlässt die gewohnten Pfade. So müssen Kommunikationsmittel und -wege speziell auf diese Zielgruppen ausgerichtet werden. Hier spielen das Internet und die sozialen Medien eine besondere Rolle. Dabei entsteht ein Spannungsfeld zwischen Anforderungen des Datenschutzes und gruppenorientierter Kommunikation. Auch in diesem Kontext bietet das Peer-Angebot Entwicklungsmöglichkeiten, da sich die Peers unmittelbar in der Community aufhalten.
Unter dem Wort „Peer“ versteht man einen „Gleichrangigen“, es geht also um ein Angebot auf Augenhöhe. Dieses Angebot eignet sich besonders für Menschen, die sich mit jemandem austauschen möchte, die_der ähnliche Erfahrungen gemacht hat und die eigenen Erfahrungen dadurch auf besondere Art nachvollziehen kann. In der Peer-Beratung unterstützen und beraten Menschen, die eigene seelische Krisen erfahren haben, nach einer Beratungsausbildung andere Betroffene. Peer-Berater_innen hören vor dem Hintergrund der eigenen Erfahrung zu und bieten Beistand in Krisensituationen.
Sucht
Es gibt nur wenige valide Zahlen zur Suchtmittelabhängigkeit genderdiverser Menschen. Zahlen aus der Allgemeinbevölkerung zur Prävalenz von Suchtmittelabhängigkeit heranzuziehen, bildet den Minderheitenstress nicht hinreichend ab. In einer Studie in den USA berichteten 26,3 % der teilnehmenden trans Personen, in der Vergangenheit Drogen oder Alkohol in schädlicher Weise konsumiert zu haben, um mit transbezogener Diskriminierung umzugehen (Klein & Golub 2016).
In einer weiteren, internetbasierten Studie aus den USA zum Substanzkonsum bei erwachsenen trans Personen in den letzten drei Monaten machten 21,5 % der Teilnehmenden Angaben über exzessiven Alkoholkonsum, 24,4 % über Cannabiskonsum und 11,6 % über den Konsum anderer Drogen (Gonzalez et al. 2017). Ergebnisse aus der Hamburger ENIGI-Studie zeigen, dass der Alkoholkonsum von trans Personen nicht als grundsätzlich auffällig oder klinisch relevant eingestuft werden kann. Bei insgesamt 6,9 % der befragten Stichprobe wurde der Alkohol- oder Drogenkonsum als schädlich oder abhängig eingestuft (Kürbitz et al. 2018).
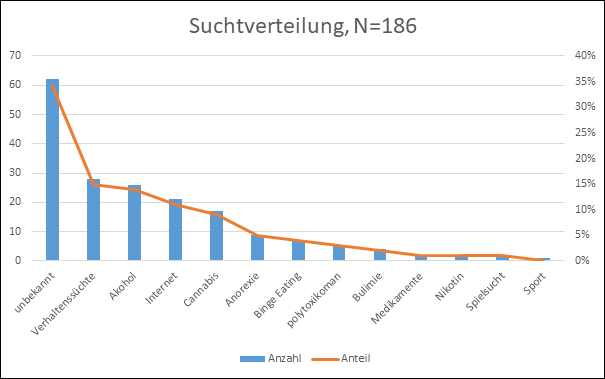
Die Daten der Jahresauswertung 2020 von 4Be beruhen auf den Selbsteinschätzungen der Klient_innen, die über einen Fragebogen erhoben wurden, und den Feststellungen der Peers (N=186). Im Wesentlichen dürften Menschen mit Suchtthematik eine entsprechende Beratung aufsuchen. Allerdings konnten bei 34 % (2019: 39 %) keine Feststellungen zu Suchtmitteln gemacht werden. Das liegt vor allem an den Einmalberatungen, bei denen kein Fragebogenrücklauf erfolgen konnte. Die Quote der Menschen mit einer Suchtthematik ist im Jahr 2020 leicht auf 66 % gestiegen (2019: 61 %).
Die Verhaltenssüchte und vor allem nicht-suizidales selbstverletzendes Verhalten (NSSV) stehen an erster Stelle der Befunde in der Beratung. Zusammen mit Internet-basierten Süchten und Kaufsucht machen sie 28 % (2019: 21 %) der Nennungen von süchtigem Verhalten aus.
Problematischer Alkoholkonsum konnte bei 14 % der Klient_innen festgestellt werden und verzeichnet damit einen spürbaren Rückgang im Vergleich zu 2019 (36 %). Die Zahlen bewegen sich damit in Richtung der Ergebnisse der ENIGI-Studie (Köhler et al. 2019).
An dritter Stelle der Suchterkrankungen stehen die Essstörungen mit 10 % in der Reihung Anorexie (5 %), Binge Eating (3 %) und Bulimie (2 %). Beim Cannabiskonsum liegt mit 9 % eine Steigerung der Feststellungen im Vergleich zu 2019 (7 %) vor. Alle anderen Suchtformen spielen nur noch eine untergeordnete Rolle. Nikotin und Medikamentenabhängigkeit haben als Thematik mit jeweils 1 % gegenüber den Zahlen aus 2019 (7 % und 6 %) keine Relevanz mehr.
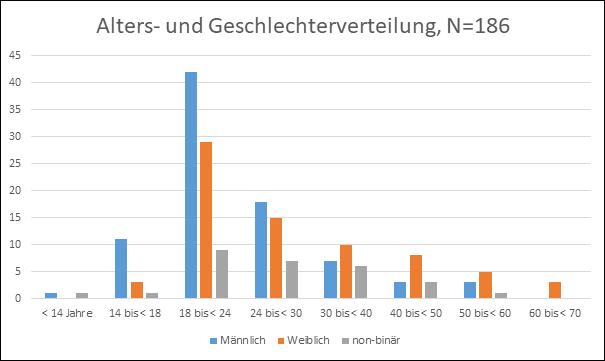
Für eine Suchtberatungsstelle ist ein Durchschnittsalter von 26,5 Jahren niedrig. Die trans Männer (bei der Geburt weiblich zugewiesen) haben einen Anteil von 44 % und ein Durchschnittsalter von 23,4 Jahren. Sie stellen damit die jüngste Gruppe. Die trans Frauen (bei der Geburt männlich zugewiesen) haben einen Anteil von 40 % und sind im Durchschnitt 29,2 Jahre alt. Die kleinste Gruppe bilden Menschen, die sich nicht binär verorten. Zu dieser Gruppe zählten sich 16 % mit einem Durchschnittsalter von 28,7 Jahren. Mit dieser Altersverteilung haben wir bezogen auf das Suchtmittel ungefähr eine Drittelung: 38 % haben nicht stoffgebundene Süchte, 28 % haben stoffgebundene Süchte und 34 % sind ohne Befund in der Beratung. Die Bedeutung von Verhaltenssüchten steigt, seitdem wir diese spezielle Arbeit machen.
Suizidalität
Die Häufigkeit von Suizidversuchen ist in der Suchtberatung für genderdiverse Menschen eine besondere Herausforderung. Bei trans Suchterkrankten zählen zu den häufigsten Belastungsfaktoren Diskriminierung und vor allem sexuelle Gewalt. Suizidprophylaxe gehört zu den Standardinterventionen in der Beratungsarbeit.
Im Jahr 2017 starben in Deutschland 9.241 Menschen durch einen Suizid (Statista 2019), das sind 0,0114 % der Bevölkerung (Wagner & Hofmann 2020). In der Lebenszeitprävalenz hatten 8 % der Bevölkerung Suizidgedanken und 1,5 % versuchten sich das Leben zu nehmen.
Die umfangreichste Studie zur Suizidalität bei Transsexuellen stammt aus den USA (Herman et al. 2019). Diese Studie zeigt, dass die Prävalenz von Suizidgedanken und -versuchen bei trans Erwachsenen signifikant höher ist als in der US-amerikanischen Allgemeinbevölkerung. So hatten die trans Erwachsenen bezogen auf die letzten zwölf Monate eine fast zwölfmal höhere Prävalenz von Suizidgedanken und eine etwa 18-mal höhere Prävalenz von Suizidversuchen.
Die US-amerikanische Transgender-Umfrage (USTS) von 2015, die bislang größte Umfrage unter Transgender-Personen in den USA, ergab, dass 81,7 Prozent der Befragten in ihrem Leben jemals ernsthaft über Selbstmord nachgedacht hatten, während 48,3 Prozent dies im vergangenen Jahr getan hatten. 40,4 Prozent gaben an, irgendwann in ihrem Leben Suizidversuche unternommen zu haben, und 7,3 Prozent gaben an, im vergangenen Jahr Suizidversuche unternommen zu haben (James et al. 2016).
Der Hauptrisikofaktor ist die kumulative Wirkung von Minderheitenstress. 97,7 Prozent derjenigen, die im vergangenen Jahr mindestens vier unterschiedliche diskriminierende oder gewalttätige Erfahrungen gemacht hatten, gaben an, ernsthaft über Suizid nachgedacht zu haben, und 51,2 Prozent haben einen Suizidversuch unternommen.
Diese Raten sinken übrigens schnell, wenn die Betroffenen im sozialen Umfeld und in den Familien Unterstützung bekommen, wenn sie eine Hormontherapie und/oder chirurgische Versorgung wünschten und anschließend auch erhielten und wenn sie in einem Staat mit einem Nichtdiskriminierungsgesetz zur Geschlechtsidentität leben.
Nicht-suizidales selbstverletzendes Verhalten (NSSV)
Selbstverletzendes Verhalten (NSSV) wurde als Forschungsdiagnose im DSM-5 (American Psychological Association 2013) aufgenommen. Die Forschungen sollen überprüfen, ob NSSV eine eigenständige psychische Störung oder ein transdiagnostisches Phänomen darstellt, welches mit vielen psychischen Störungen einhergehen kann. In der ICD-10 ist das selbstverletzende Verhalten eines der Diagnosekriterien der emotional instabilen Persönlichkeitsstörung des Borderline-Typus. Zudem besteht die Möglichkeit, auf der 4. Achse eine „vorsätzliche Selbstschädigung“ zu kodieren. Mit der derzeitigen Veröffentlichung der ICD-11 ist die nichtsuizidale Selbstverletzung (MB23.E) unter den Symptomen oder Merkmalen, welche das Erscheinungsbild oder Verhalten umfassen (MB23), in der Kategorie „Mortality and Morbidity Statistics“ aufgeführt.
Die Arbeit im ersten Jahr in der Beratungsstelle hat gezeigt, dass in der Gruppe der Jungerwachsenen Zwänge in Form von selbstverletzendem Verhalten (NSSV) mit dem Störungsbild einer Verhaltenssucht häufig sind. NSSV steht mit Suizidalität und vermehrtem Alkohol- und Drogenkonsum im Sinne einer Symptomverschiebung im Zusammenhang (In-Albon et al. 2015). Dem wird in der weiteren Arbeit besondere Aufmerksamkeit zu widmen sein.
Nicht-suizidales selbstverletzendes Verhalten (NSSV) wird im DSM-5 definiert als direkte, sich wiederholende, sozial nicht akzeptierte Zerstörung oder Veränderung des Körpergewebes ohne suizidale Absicht. Die häufigsten Methoden sind Schneiden, Ritzen und Sich-selbst-Schlagen. Bei der Geburt weiblich einsortierte Jugendliche schneiden sich häufiger (Cutting-Type), und bei der Geburt männlich einsortierte Jugendliche schlagen sich häufiger (Hitting-Type) (In-Albon et al. 2020). NSSV wird häufig zur Selbst- und Emotionsregulation genutzt, z. B. dient das Fühlen von Schmerz dazu, unangenehme Gefühle zu beenden.
NSSV tritt insbesondere bei Jugendlichen und jungen Erwachsenen häufig auf. Zwischen 25 und 35 % der Jugendlichen in der Allgemeinbevölkerung haben sich bereits mindestens einmal selbst verletzt, wiederholend und damit mit suchtartigem Charakter verletzen sich circa 4 % (In-Albon et al. 2020). Für die Arbeit von 4Be ist bedeutsam, dass die Prävalenzraten bei Angehörigen sexueller Minderheiten mit durchschnittlich 40,5 % (In-Albon et al. 2020) deutlich erhöht sind. Man kann sagen, dass NSSV neben Suizidalität und Sucht eine der wesentlichen begleitenden psychischen Störungen bei jugendlichen trans ist.
Corona
Die beiden Lockdowns im Rahmen des Gesetzes zum Schutz der Bevölkerung bei einer epidemischen Lage von nationaler Tragweite (Corona-Pandemie) von März bis Mai und seit Oktober 2020 führten zu vermehrten Aufnahmen im Vergleich zu den durchschnittlichen Aufnahmen. Im März gab es eine Steigerungsrate von 14 % und im Oktober eine Steigerung um 21 %. Die Krise hat dazu geführt, dass spürbar mehr Menschen sich Hilfe gesucht haben.
Vor allem bei den unter 18-Jährigen in der Beratung bei 4Be gab es Auswirkungen. Ihr Anteil liegt bei 12 % mit 31 laufenden Betreuungen. 77 % (24) sind trans männlich, 16 % (5) sind trans weiblich und 3 sind geschlechtsdivers. Die Bedürfnisse geschlechtsdiverser Kinder werden in der Pandemie kaum berücksichtigt. Viele sind durch die Kontaktbeschränkungen sehr belastet, sie fühlen sich einsam und haben wenig Struktur im Alltag. Kinder und Jugendliche verbringen während der Pandemie viel mehr Zeit zu Hause. Plötzlich spielen familiäre Konflikte im Kontext Transgeschlechtlichkeit eine viel wichtigere Rolle, weil das Thema zu Hause immer greifbar ist. In Hamburg warten viele Kinder und Jugendliche vergeblich auf einen Therapieplatz, um ihre Transgeschlechtlichkeit zu behandeln.
Kinder, die vor der Corona-Pandemie ihre Transgeschlechtlichkeit irgendwie im Griff zu haben glaubten – durch die Struktur im Alltag mit Schulbesuch, Hausaufgaben, Freunden und diversen Hobbies –, hatten bzw. haben nun viel mehr Zeit übrig und fühlen sich einsam, und ihre Gedanken kreisen nur noch um ihr Geschlecht. Der entstehende Druck äußert sich in einer erheblichen Zunahme der Nutzung sozialer Medien, Internetkonsum, Essstörungen, selbstverletzendem Verhalten und einer Steigerung der Suizidalität.
Vor allem bei Jugendlichen, die in einem nicht supportiven Umfeld leben, in dem von den Eltern oder im Rahmen einer öffentlichen Betreuung nicht anerkannt wird, dass Transgeschlechtlichkeit ernst zu nehmen ist und behandelt werden muss, eskaliert die Situation. Hinzu kam im ersten Lockdown ein Aufnahmestopp in den Jugendhilfeeinrichtungen, der die Jugendlichen und unsere Einrichtung vor große Probleme stellte.
Fazit und Ausblick
Beratungsarbeit im Kontext von Transgeschlechtlichkeit und Komorbiditäten wie Sucht steht in mehreren Spannungsfeldern.
Für die Konzepte von „Diagnostik“ und „Komorbidität“ ist das Verständnis von Transgeschlechtlichkeit als Krankheit Bedingung. Die seit dem 09.10.2018 in Kraft getretene S3-Leitlinie zur Diagnostik, Beratung und Behandlung von Geschlechtsinkongruenz, Geschlechtsdysphorie und Trans-Gesundheit räumt dem diagnostischem Prozess großen Raum ein.
So sagt sie zwar einerseits, dass es weder aus klinischer noch aus wissenschaftlicher Sicht Kriterien oder Differentialdiagnosen gibt, die eine Geschlechtsinkongruenz und/oder Geschlechtsdysphorie (GIK/GD) von vornherein ausschließen. Bei begleitenden psychischen Störungen wie beispielsweise einer affektiven Störung, einer sozialen Phobie oder Selbstverletzungsverhalten ist eine Verzögerung der Einleitung körpermodifizierender Behandlungen nicht zielführend, da es durch die Einleitung entsprechender Maßnahmen (z. B. Hormon- und/oder Epilationsbehandlung) in vielen Fällen zu einer Remission sowohl der GIK/GD-Symptomatik als auch der psychischen Störung kommen kann. Erst im Behandlungsverlauf lässt sich unterscheiden, ob die Symptomatik reaktiv ist oder unabhängig von der GIK/GD besteht (vgl. AWMF 2018, S. 22).
Allerdings sei ein längerer diagnostischer Prozess vor der Einleitung körpermodifizierender Behandlungen gerechtfertigt, wenn ein begründeter Verdacht besteht, dass die begleitende psychische Störung die GIK/GD wesentlich mitbeeinflusst. Das gilt insbesondere bei vorliegender aktueller psychotischer Symptomatik, Sonderformen der Dissoziativen Störung mit verschiedengeschlechtlichen Ego-States oder einer umfassenden Identitätsunsicherheit und bei einem akuten, klinisch relevanten Substanzmissbrauch (vgl. AWMF 2018, S. 22).
Es ist immer wieder zu beobachten, dass vorhandene Komorbiditäten zum Anlass genommen werden, die transsexuellen Menschen in Behandlungen zu zwingen. Es wird unterstellt, dass die Komorbiditäten in einem Zusammenhang mit der GIK/GD stehen oder stehen könnten. Die medizinisch notwendigen Modifikationen der körperlichen Geschlechtsmerkmale werden den Menschen verwehrt und damit die Chancen, sie irgendwie doch zu erreichen, ungünstig beeinflusst.
Diagnostik ist vor allem durch die Vorgaben der MDS-Richtlinie an ein binäres Paradigma der Transgeschlechtlichkeit (Mann zu Frau, Frau zu Mann) gekoppelt. Auch die Vorstellung von einer Transition als linearem Behandlungsverlauf der körperlichen und sozialen Anpassung von Mann zu Frau oder von Frau zu Mann fördert eine starke Erwartungshaltung bei den Behandler_innen und Klient_innen gleichermaßen (vgl. Renner et al. 2020). Es gibt das Ideal eines Prozesses, an dessen Anfang ein komorbiditätsfreier transgeschlechtlicher Mensch steht, der am Ende den gesellschaftlichen Identitätsvorgaben des Zielgeschlechtes körperlich und seelisch soweit wie möglich entsprechen soll.
Die diagnostischen Kriterien verwischen die Diversität von trans Personen hinsichtlich ihrer geschlechtlichen Selbstwahrnehmung und ihren Behandlungsanliegen. Nicht alle trans Personen halten körpermodifizierende Behandlungen für notwendig. Wenn sie sich als non-binär oder genderqueer verstehen, verfolgen sie teilweise ausgewählte Modifikationen. Dogmatismus und cis heteronormative Vorstellungen bringen Menschen dazu, vorgezeichnete Wege zu gehen. Biografien werden entsprechend modifiziert, um in ein schwarz/weiß-Schema zu passen.
Diagnostik von Transgeschlechtlichkeit erfährt international einen Paradigmenwechsel, denn die Begriffe und die diagnostischen Kriterien verändern sich in Richtung einer Entpathologisierung. Gegenüber der ICD-10-Diagnose Transsexualismus, die für das deutsche Gesundheitssystem weiterhin sozialrechtlich verbindlich ist, ist die Geschlechtsinkongruenz in der ICD-11 nicht mehr als psychische Störung, sondern in einem neuen Kapitel „Conditions related to sexual health“ (World Health Organization 2018) aufgenommen. Nach DSM-5 (American Psychiatric Association 2013) liegt eine Geschlechtsdysphorie vor, wenn die Geschlechtsinkongruenz zu einem klinisch bedeutsamen Leidensdruck führt. Grundlage einer Behandlung ist nicht mehr die Trans-Identität, sondern die Geschlechtsdysphorie, also das Leiden unter der Geschlechtsinkongruenz. Genauso wie die ICD-11-Diagnose Geschlechtsinkongruenz beschränkt sich die DSM-5-Diagnose Geschlechtsdysphorie nicht auf binäre Vorstellungen von Geschlechtlichkeit und schließt non-binäre Geschlechter ein.
Weltweit besteht fachlicher Konsens darüber, dass trans Menschen eine ganzheitliche Gesundheitsförderung mit dem Zugang zu einer multimodalen, trans-informierten Gesundheitsversorgung erhalten sollen (Coleman et al. 2012; T’Sjoen et al. 2020; World Medical Association 2015). Transitionsunterstützende Behandlungen umfassen damit ein weites Spektrum möglicher Maßnahmen. Nicht zuletzt erreichen wir bei 4Be Menschen in einem sehr frühen Stadium von Suchterkrankung. Es bleibt damit Zielsetzung und Hoffnung zugleich, dass wir mit unseren Ansätzen progrediente Verläufe wirksam verhindern oder abmildern können.
Der Artikel ist in einer kürzeren Fassung bereits auf „Partnerschaftlich. Das Online-Magzin des GVS“ erschienen.
Kontakt:
Cornelia Kost
4Be – TransSuchtHilfe
Böckmannstraße 4
20099 Hamburg
Tel. 040/2000 10 5422
info@4be-trans.de
https://www.therapiehilfe.de/for_be_trans_sucht_hilfe.html
Angaben zur Autorin:
Cornelia Kost ist Psychotherapeutin, Lehrtherapeutin und Sprecherin der Bundesarbeitsgemeinschaft der Suchtfortbildungsinstitute, Vorstandsmitglied der Hamburgischen Landesstelle für Suchtfragen, Gerichtsgutachterin im TSG-Verfahren, Mitglied in der Deutschen Gesellschaft für Transidentität und Intersexualität e.V. und dem Bundesverband Trans* e.V. Sie leitet seit 2019 „4Be TransSuchtHilfe“ in Hamburg.
Literatur:
- American Psychiatric Association (2013). Diagnostic and Statistical Manual of Mental Disorders (DSM–5)
- Austin, A., & Craig, S. L. (2015). Transgender affirmative cognitive behavioral therapy: Clinical considerations and applications. Professional Psychology: Research and Practice, 46(1), 21-29. https://doi.org/10.1037/a0038642
- AWMF (Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften). Geschlechtsinkongruenz, Geschlechtsdysphorie und Trans-Gesundheit: S3-Leitlinie zur Diagnostik, Beratung und Behandlung; AWMF-Register-Nr. 138-001; Stand: 09.10.2018 , gültig bis 08.10.2023
- Brewster M.E., Moradi B., DeBlaere C., Brandon, L.V. (2013). Navigating the borderlands: The roles of minority stressors, bicultural self-efficacy, and cognitive flexibility in the mental health of bisexual individuals. J Couns Psychol 2013; 60: 543-556
- Clark, H., Babu, A., Weiss Wiewel, E., Opoku, J. & Crepaz, N. (2017). Diagnosed HIV Infection in Transgender Adults and Adolescents: Results from the National HIV Surveillance System, 2009–2014. AIDS and Behavior (21), 2017/9, 2774-2783 https://doi.org/10.1007/s10461-016-1656-7
- Coleman, E. et al. (2012). Standards of Care for the Health of Transsexual, Transgender, and Gender-Nonconforming People, Version 7. International Journal of Transgenderism 13(4), 2012
- European Union Agency for Fundamental Rights (2014). Being Trans in the European Union. Comparative analysis of EU LGBT survey data. Luxembourg, Publications Office of the European Union
- Gonzalez, C.A., Gallego, J.D., Bockting, W.O. (2017). Demographic Characteristics, Components of Sexuality and Gender, and Minority Stress and Their Associations to Excessive Alcohol, Cannabis, and Illicit (Noncannabis) Drug Use Among a Large Sample of Transgender People in the United States. The Journal of Primary Prevention 2017 38(4): 419-445
- Herman, J.L., Brown, T.N.T., Haas, A.P. (2019). Suicide Thoughts and Attempts Among Transgender Adults. Findings from the 2015 U.S. Transgender Survey. The Williams Institute, UCLA School of Law, Los Angeles. https://williamsinstitute.law.ucla.edu/publications/suicidality-transgender-adults/
- In-Albon, T., Plener, P., Brunner, R. & Kaess, M. (2015). Selbstverletzendes Verhalten. Leitfaden Kinder- und Jugendpsychotherapie Band 19. Göttingen: Hogrefe
- In-Albon, T., Kraus, L., Brown, R., Edinger, A., Kaess, M., Koelch, M., Koenig, J., Plener, P.L., Schmahl, C. und das STAR Konsortium (2020). Nichtsuizidale Selbstverletzungen im Jugend- und jungen Erwachsenenalter: Aktuelle Empfehlungen zur Diagnostik und Psychotherapie. Psychotherapeutenjournal (19), 1/2020, 19-25
- James, S. E., Herman, J. L., Rankin, S., Keisling, M., Mottet, L., & Anafi, M. (2016). The Report of the 2015 U.S. Transgender Survey. Washington, DC: National Center for Transgender Equality
- Klein A. & Golub, S. (2016). Family Rejection as a Predictor of Suicide Attempts and Substance Misuse Among Transgender and Gender Nonconforming Adults. LGBT Health 2016, 3: 193-199
- Köhler, A., Becker-Heblij, I., Richter-Appelt, H., Cerwenka, S., Kreukels, B., van de Grift, T., Elaut, E., Heylens, G., Nieder, T.O. (2019). Behandlungserfahrungen und soziale Unterstützung bei Personen mit Geschlechtsinkongruenz/Geschlechtsdysphorie: Eine ENIGI 5-Jahres-Follow-Up-Studie in drei europäischen Ländern. Psychotherapie / Psychosomatik / Medizinische Psychologie 2019, 69(08): 339-347
- Kooperationsverbund Gesundheitliche Chancengleichheit (Hg.) (2017). Kriterien für gute Praxis der soziallagenbezogenen Gesundheitsförderung des Kooperationsverbundes Gesundheitliche Chancengleichheit. 2. Auflage, Stand März 2017, Berlin. www.gesundheitliche-chancengleichheit.de
- Kürbitz, L.I., Becker, I., Nieder, T.O. (2018). Substanzgebrauch im Kontext von Trans*: Diagnostik und Implikationen. Suchttherapie 2018; 19(04): 176-185. DOI: 10.1055/a-0739-9801
- Medizinischer Dienst des Spitzenverbandes Bund der Krankenkassen e.V. (MDS) (Hg.) (2020). Begutachtungsanleitung. Richtlinie des GKV-Spitzenverbandes nach § 282 SGB V, Geschlechtsangleichende Maßnahmen bei Transsexualismus (ICD-10, F64.0). Essen
- Montada, L., Schneider, A., Meißner, A. (1988). Blaming the victim: Schuldvorwürfe und Abwertung. Berichte aus der Arbeitsgruppe „Verantwortung, Gerechtigkeit, Moral“. Nr. 049
- Renner, J., Täuber, L., Blaszcyk, W., Dekker, A., Briken, P. & Nieder, T.O. (2020). Psychotherapie mit trans Personen. Gesellschaftliche Herausforderungen und ein aktuelles E-Health-Projekt. Psychotherapeutenjournal (19), 4/2020, 357-365
- T’Sjoen, G., Arcelus, J., De Vries, A. L. C., Fisher, A. D., Nieder, T. O., Özer, M., Motmans, J. (2020). European Society for Sexual Medicine Position Statement ”Assessment and Hormonal Management in Adolescent and Adult Trans People, With Attention for Sexual Function and Satisfaction”. The Journal of Sexual Medicine, 17 (4), 570-584. . doi: 10.1016/j.jsxm.2020.01.012
- Wagner, B. & Hofmann, L. (2020). Psychische Folgen und psychotherapeutische Unterstützung nach dem Suizid eines Angehörigen. Psychotherapeutenjournal (19), 1/2020, 26-33
- World Health Organization (2018). ICD-11. International Classification of Diseases 11th Revision
- World Medical Association (2015). WMA Statement on Transgender. World Medical Journal. Official Journal of The World Medical Association (61), 4/2015, 145-147