Schlagwort: Drogen
-

Prof. Dr. Andreas Koch, Dr. Theo Wessel
Ein Gespenst geht um in Deutschland …
Finanzkrise in Suchtfachkliniken
Weiterlesen: Ein Gespenst geht um in Deutschland … -

Conrad Tönsing, Claudia Westermann
Fachklinik Hase-Ems
Medizinische Rehabilitation – individuell, passgenau und aktuell
Weiterlesen: Fachklinik Hase-Ems -
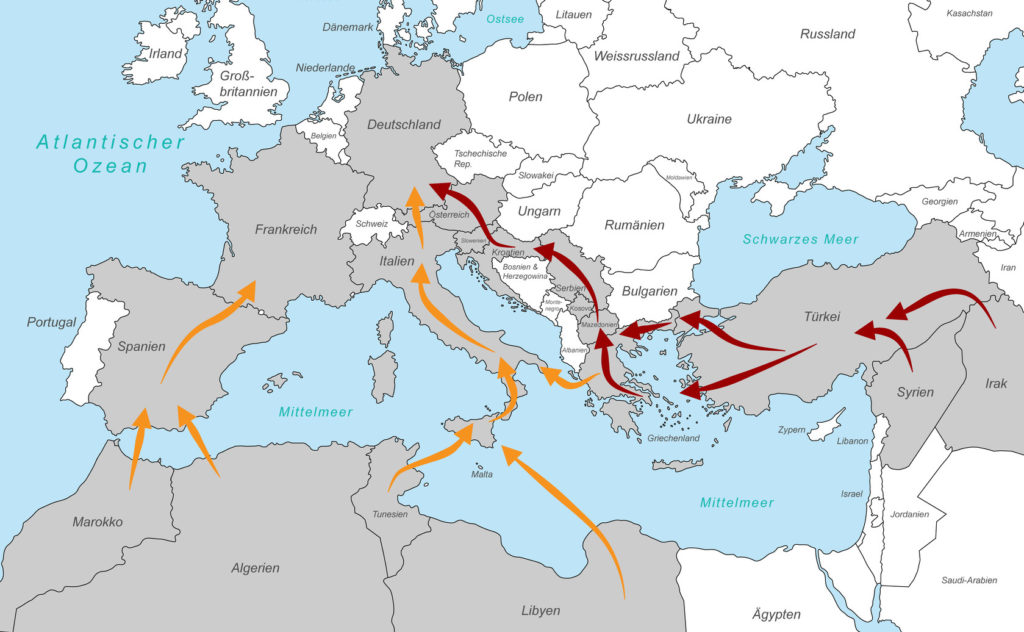
Dieter Ameskamp, Dr. med. Thomas Kuhlmann, Astrid Leicht, Hans-Günter Meyer-Thompson, Dr. med. Sibylle Quellhorst, Prof. Dr. Dr. Dr. Felix Tretter, Dr. Theo Wessel
Flüchtlinge und (Opioid-)Abhängigkeit
Weiterlesen: Flüchtlinge und (Opioid-)Abhängigkeit




